In unserem Blasen- und Beckenbodenzentrum wird jede Patientin mit einer Stuhl- oder Windinkontinenz von einem interdisziplinären Team bestehend aus Gynäkologen, Magen-Darm-Spezialisten, Chirurgen und Beckenboden-Physiotherapeutinnen betreut. Gemeinsam erfolgt die genaue Abklärung der Inkontinenzursache sowie die Festlegung einer individuellen Therapie.
Zu Beginn der Untersuchung steht eine ausführliche und präzise Befragung (Anamnese).
Als zweiter Schritt erfolgt dann eine Untersuchung des Analkanals mit einer Tastuntersuchung durch den Arzt.
Zur Feindiagnostik des Schliessmuskels erfolgen eine Analspinctersonographie und Manometrie. Diese speziellen Untersuchungen werden durch Dr. Franz Eigenmann, Chefarzt Gastroenterologie, durchgeführt.
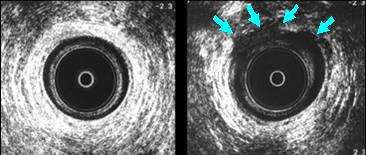
Bei der Analsphinctersonographie (Abb. oben) wird der anale Schliessmuskel mittels Ultraschall beurteilt. Die Untersuchung liefert entsprechende Hinweise auf Muskeldefekte (siehe Pfeile), welche beispielsweise nach schweren Geburten auftreten können.
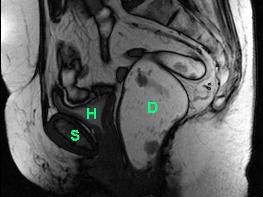
Magnetresonanz-Defäkographie
Eine andere wichtige Untersuchung stellt die Magnetresonanz-Defäkographie dar. Hierbei handelt es sich um eine funktionale Untersuchung, durch die die Bewegung des Beckenbodens während des Stuhlgangs (Defäkation) aufgezeichnet und als Filmsequenz dargestellt werden kann. Mit Hilfe dieser Untersuchung, bei der keine Belastung durch Röntgenstrahlen auftritt, können Veränderungen des Beckenbodens entdeckt werden, welche nur während des Stuhlgangs auftreten.
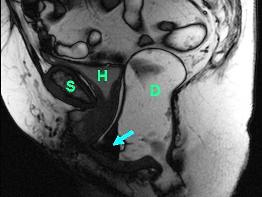
Die Abbildungen unten zeigen eine dynamische Untersuchung des Beckenbodens mittels Magnetresonanz-Defäkographie: Ruheposition (Abb. links) und Defäkation (Abb. rechts). Der Enddarm zeigt nach Kontrastmitteleinlauf ein helles Signal (D). Am Ende der Defäkation bildet sich eine grosse Rectocele aus (Pfeil), welche sich unter die Harnblase (H) und bis unter die Symphyse (S) schiebt. Der Enddarm kann sich aus diesem Grund nicht vollständig entleeren. Zusätzlich kommt es zu einem Tiefertreten der Harnblase (H, Abb. rechts) im Sinne einer Beckenbodenschwäche.
Behandlungsmöglichkeiten
Die Art der Behandlung richtet sich nach der Ursache der Erkrankung, der Schwere der Inkontinenz und besonders auch nach Ihren Vorstellungen einer für Ihre Lebensweise akzeptablen Situation.
Am Anfang jeder Therapie steht die Stuhlregulation mit dem Ziel, die Konsistenz des Stuhles zu normalisieren. Flüssiger Stuhl kann von einem geschädigten Kontinenzorgan viel schlechter zurückgehalten werden und es kommt zur Inkontinenz.
Um einen geschwächten Schliessmuskel oder den Beckenboden zu trainieren, stehen uns spezielle Möglichkeiten des Beckenbodentrainings zur Verfügung. Dieses Beckenbodentraining erfolgt in unserem Blasen- und Beckenbodenzentrum in Einzeltherapie unter Anleitung einer spezialisierten Beckenboden-Physiotherapeutin.
Wenn diese konservativen Massnahmen keinen Erfolg bringen oder bereits eine schwere Stuhlinkontinenz vorliegt, sollte eine Operation als Therapie in Erwägung gezogen werden:
Liegt ein anatomischer Defekt des Schliessmuskels (Sphinkter) im Sinne einer Zerreissung des Sphinkters vor, ist die Sphinkterrekonstruktion (Sphincterrepair) die Operation der Wahl. Nach endosonographischer Diagnostik des muskulären Defekts wird dieser operativ dargestellt und vernäht.
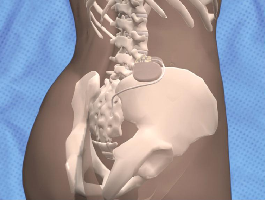
Sakrale Nervenstimulation
Eine neue, vielversprechende Therapie, die wir in enger Zusammenarbeit mit den Chirurgen anbieten, ist die sakrale Nervenstimulation (sakrale Nervenmodulation).
Bei der sakralen Nervenstimulation (SNS) wird mittels Elektroden Strom an die Sakralnerven gebracht, wodurch die Beckenbodennerven stimuliert werden, die ihrerseits die Muskelaktivität des Beckenbodens und damit auch die Schliessmuskelfunktion verbessern. Diese minimal-invasive Methode kommt zum Einsatz, wenn der Stuhlinkontinenz kein anatomischer Defekt zugrunde liegt.
Da mit diesem Therapieverfahren die gesamte Beckenbodenmuskulatur unterstützt wird, findet sie unter anderem auch Anwendung bei der Reizblase (mit oder ohne Urininkontinenz).