Hoffnung für Menschen mit Lungenkrebs: Forschende aus Basel, Zürich und Baden haben herausgefunden, dass eine Kombination aus Chemotherapie und einer modernen Immuntherapie die Überlebenschancen deutlich verbessert. Ihre Studie zeigt, dass Patienten mit einer bestimmten Form von operablem Lungenkrebs nach fünf Jahren fast doppelt so häufig am Leben sind wie bisher mit der Standardtherapie.
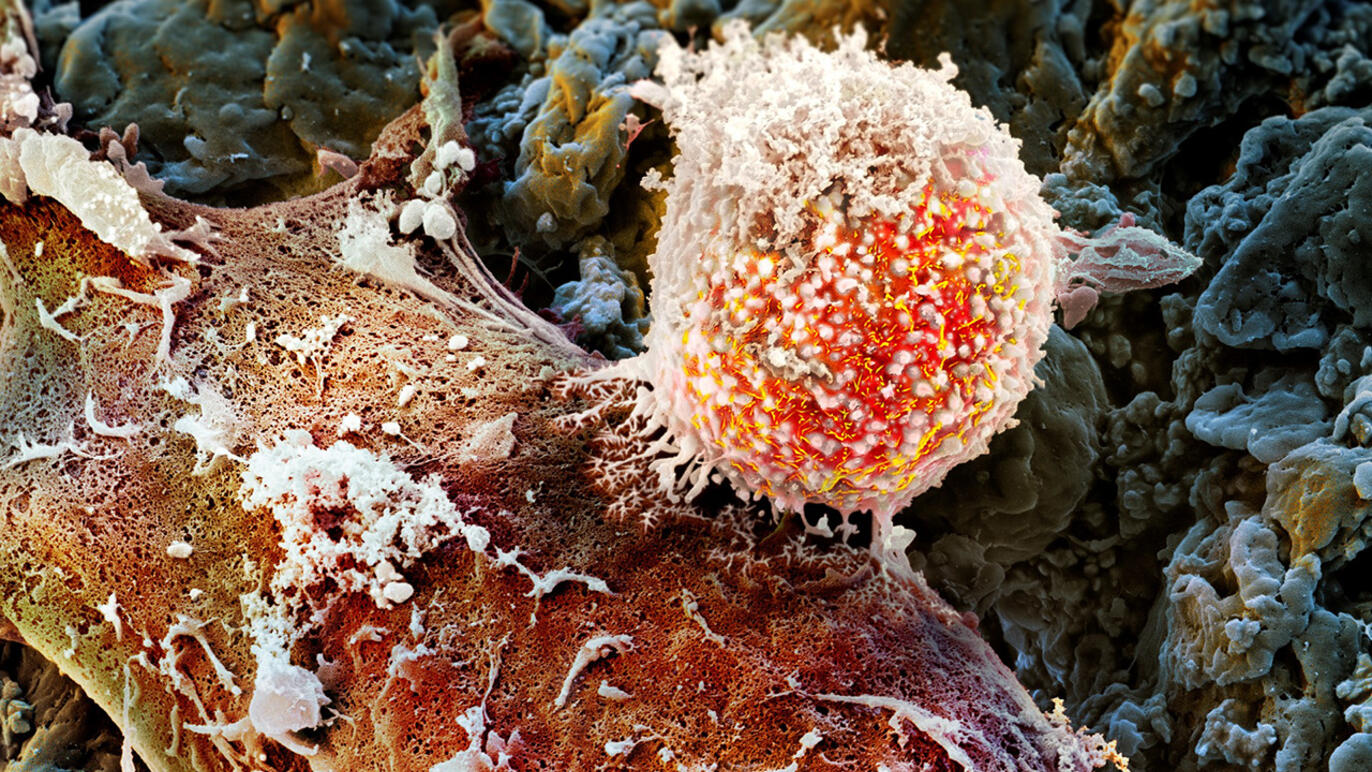
Lungenkrebs gehört weltweit zu den häufigsten und tödlichsten Krebsarten. Allein in der Schweiz erkranken jedes Jahr rund 4'500 Menschen daran, und viele Patienten sterben, weil die Krankheit oft erst in einem fortgeschrittenen Stadium entdeckt wird.
Normalerweise haben Betroffene mit einem lokal fortgeschrittenen, aber noch operablem Lungenkrebs (Stadium IIIA NSCLC) trotz Operation und Chemotherapie eher schlechte Aussichten: Nach fünf Jahren lebt in der Regel nur etwa jeder Dritte. In der neuen Studie jedoch überlebten zwei von drei Patienten, wenn sie vor der Operation zusätzlich die Immuntherapie Durvalumab erhielten.
Immuntherapien unterstützen das körpereigene Abwehrsystem dabei, Krebszellen besser zu erkennen und zu bekämpfen – ein Prinzip, das die Krebsmedizin in den letzten Jahren revolutioniert hat.
So gelingt die gezielte Behandlung
Die Forschenden konnten ausserdem bestimmte Biomarker – also messbare Merkmale im Blut oder Tumorgewebe – identifizieren, die helfen, den Erfolg der Therapie besser vorherzusagen. Dazu gehören zum Beispiel:
- Abwehrzellen im Tumor: Je mehr „Killerzellen“ (CD8+ T-Zellen) tief ins Tumorgewebe eindringen, desto besser wirkt die Therapie.
- Schutzinseln im Tumor: Grössere Ansammlungen von Immunzellen (sogenannte tertiäre lymphoide Strukturen) sind ein gutes Zeichen für langfristiges Überleben.
- Vielseitigkeit der Abwehr: Eine grössere Vielfalt von T-Zell-Rezeptoren bedeutet, dass das Immunsystem flexibel gegen den Krebs reagieren kann.
- Blutmarker: Bestimmte aktivierte Immunzellen und Signalstoffe im Blut lassen ebenfalls Rückschlüsse auf den langfristigen Nutzen zu.
Diese Erkenntnisse sind ein wichtiger Schritt hin zu personalisierten Therapien, also Behandlungen, die individuell auf Patienten zugeschnitten werden können.

Stimmen aus der Forschung: «Entscheidend für den Therapieerfolg»
«Unsere Ergebnisse zeigen, dass die Immunabwehr im Tumor und im Blut entscheidend für den Therapieerfolg ist. Künftig können wir dadurch besser entscheiden, wer besonders von einer Immuntherapie profitiert», erklärt Prof. Alfred Zippelius, Onkologe am Universitätsspital Basel.
Studienleiter Prof. Sacha Rothschild vom Kantonsspital Basel ergänzt: «Unsere Studie war die erste, die Immuntherapie vor einer Operation untersucht hat, und mit einer Dauer von über fünf Jahren weist sie die längste Nachbeobachtungszeit auf. Heute sehen wir: Diese Behandlung ist nicht nur wirksam, sondern auch sicher.»
Über die Studie
Die Studie SAKK 16/14 wurde vom Swiss Cancer Institute (früher Schweizerische Arbeitsgemeinschaft für Klinische Krebsforschung, SAKK) koordiniert und von zahlreichen Kliniken in der ganzen Schweiz unterstützt. Sie wurde in der Fachzeitschrift Nature Communications veröffentlicht und ist unter folgendem Link abrufbar:
Tumor immune dynamics and long-term clinical outcome of stage IIIA NSCLC patients treated
with neoadjuvant chemoimmunotherapy | Nature Communications
